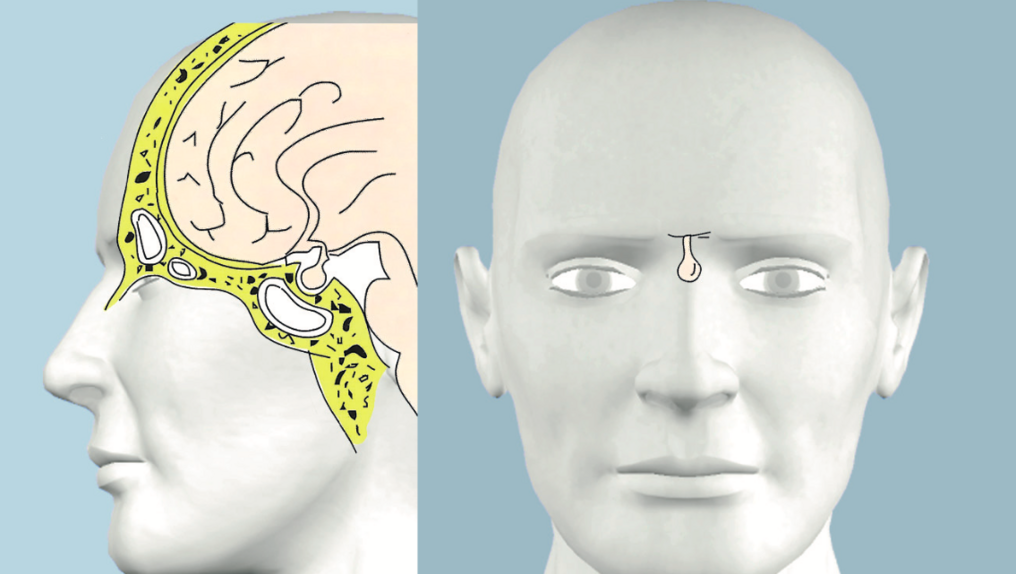
Strahlentherapie bei Tumoren der Hypophyse
Strahlentherapie bei Tumoren der Hypophyse
Eine Strahlenbehandlung von Tumoren der Hypophyse kann in unterschiedlichen Zielsetzungen durchgeführt werden. Die kurative Strahlenbehandlung hat das Ziel, die Tumorerkrankung ganz zu heilen und alle Tumorzellen zu zerstören. Beim Vorliegen von Metastasen oder bei Diagnose bereits sehr großen Tumoren kann es sein, dass die Erkrankung nicht mehr vollständig geheilt werden kann. Häufig ist dann aber eine palliative (lindernde) Strahlenbehandlung sinnvoll, die die Tumoren verkleinern oder deren weiteres Wachstum verzögern kann, so dass sich die klinischen Symptome bessern oder zukünftig verhindert werden.
Wahl der richtigen Therapieoption
Die Wahl der Therapieoptionen richtet sich nach der Art der Tumoren. Bei hormonproduzierenden Tumorresten wird häufig zunächst versucht, durch entsprechende Medikamente die Hormonproduktion und damit auch das weitere Tumorwachstum zu hemmen. Wenn die Tumoren jedoch auf diese Therapie nicht ansprechen, kann eine Strahlenbehandlung durchgeführt werden. Es kann auch sein, dass durch eine Operation ein Tumor nicht vollständig entfernt werden kann, da ansonsten umgebende gesunde Gewebe zu stark geschädigt würden. Ebenso kann es bei verbliebenen Tumorzellen später zu einem Rezidiv kommen, welches erneut therapiert werden muss. Metastasen werden häufig palliativ bestrahlt oder operiert. Eine Strahlenbehandlung kann also kurativ zur Heilung bei verbliebenen Tumorzellen nach Operation oder bei einem Tumorrezidiv eingesetzt werden. Eine Strahlentherapie als Erstbehandlung vor OP oder medikamentösem Therapieversuch ist die Ausnahme.
Kommen unterschiedliche Therapieverfahren in Frage, so sollten die Optionen in einer interdisziplinären Tumorkonferenz in Anwesenheit eines Neurochirurgen, eines Endokrinologen und eines Strahlentherapeuten diskutiert werden. Es müssen dabei der Nutzen sowie die möglichen Risiken und Komplikationen der Therapieverfahren gegeneinander abgewogen werden. Die Therapieentscheidung trifft anschließend der Patient nach Beratung durch die unterschiedlichen Facharztdisziplinen zusammen mit seinen behandelnden Ärzten.
Techniken einer Strahlenbehandlung von Hypophysentumoren
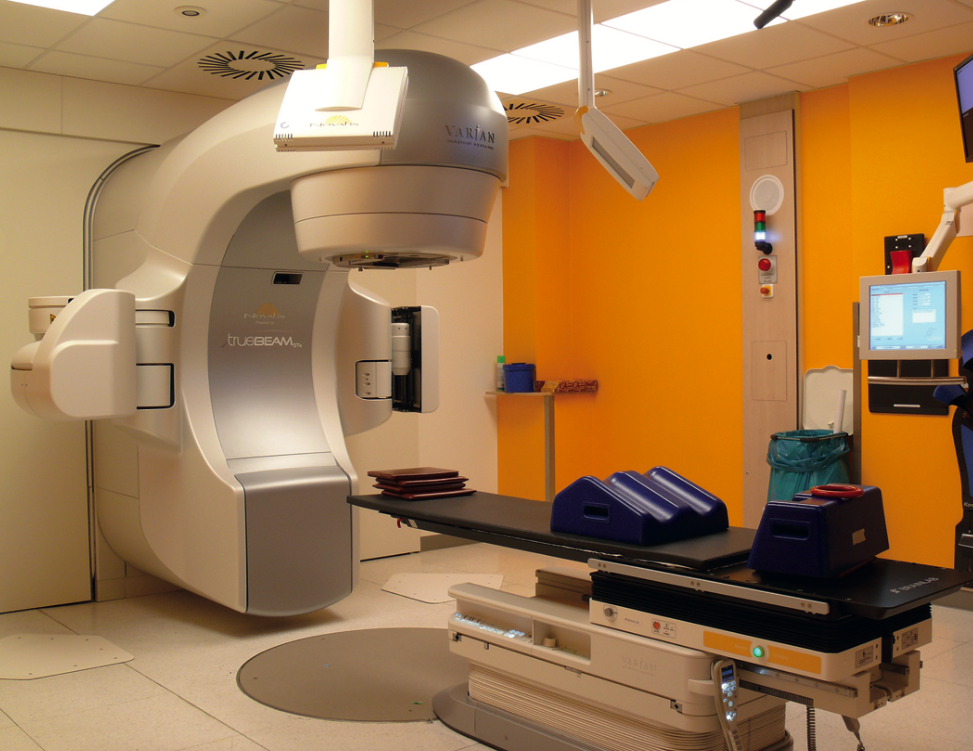
Zur Strahlenbehandlung von Tumoren der Hypophyse kommen heute fast ausschließlich sogenannte „Teletherapiegeräte” zum Einsatz, die eine Strahlentherapie aus unterschiedlichen Richtungen auf den Patienten von außen ermöglichen. Alle diese Geräte müssen eine Strahlenbehandlung mit sehr kleinen Feldern erlauben, damit die umliegenden gesunden Gewebe, insbesondere Sehnerven und Sehnervenkreuzung, nicht übermäßig geschädigt werden. Die geometrische Genauigkeit der Einstellung der Therapiegeräte sollte im Bereich von 1 mm und besser liegen. Man spricht dann von einer sogenannten „stereotaktisch geführten Strahlenbehandlung” oder „Stereotaxie”. Am häufigsten sind „klinische Linearbeschleuniger” im Bereich der Strahlentherapie im Einsatz. Diese können mithilfe von kleinen Lochblenden oder geeigneten Multisegmentblenden (engl. MLC, multi-leaf-collimator) sehr kleine Strahlenfelder erzeugen, die es ermöglichen, die Strahlung auf kleine Volumina zu begrenzen und außerhalb des „Zielvolumens” (engl. PTV, planing-target-volume) einen steilen Dosisabfall zur Schonung der umliegenden Risikoorgane zu erzeugen. Hierfür gibt es spezielle Mikro-Lamellenkollimatoren (μ-MLC), über die nicht alle Beschleuniger verfügen. Ebenso wichtig sind bei den klinischen Linearbeschleunigern Bestrahlungstische, die mit hoher Genauigkeit (Bereich 1 mm und besser) verfahren werden können und auch Tischdurchbiegungen durch die Last des Patienten mit sechs Freiheitsgraden ausgleichen können. Die klinischen Linearbeschleuniger arbeiten mit hochenergetischer Röntgen-Bremsstrahlung im Bereich von Megaelektronenvolt, was eine 100- bis 1000-fach höhere Energie ist, als man sie von „normalen” Röntgenröhren kennt. Somit ist diese Strahlung auch geeignet, um Tumorzellen abzutöten.
Von entscheidender Bedeutung sind unterschiedliche Detektoren zur Bildgebung in Therapieposition, die eine Kontrolle der Lagerung und Fixierung der Patienten erlauben. Meist werden diese Beschleuniger zusammen mit „thermoplastischen Maskensystemen” eingesetzt. Diese Masken bestehen aus einem Kunststoff, der in einem Wasserbad auf ca. 60 oC erhitzt wird, so dass er weich und biegsam wird. Damit kann er individuell dem Kopf des Patienten angeformt werden, wodurch der Kopf am Bestrahlungstisch fixiert ist und die Therapie mit der hohen Zielgenauigkeit umgesetzt werden kann. Es gibt auch weitere Materialien wie „Gipswickelmasken”, die zur Fixierung der Patienten während der Strahlenbehandlung eingesetzt werden können.
Darüber hinaus existieren weitere Teletherapiegeräte, die für Stereotaxie entwickelt worden sind. Hierzu gehört der „Gammaknife”, bei dem rund 200 Kobaltquellen mit unterschiedlichen Lochkollimatoren auf einen Punkt im Raum strahlen. Bei einer Strahlenbehandlung besteht also die Aufgabe darin, den Tumor des Patienten genau in diesem Punkt zu lagern. Größere oder unregelmäßig geformte Tumoren werden dann durch Einstellung mehrerer kugelförmiger Dosisverteilungen behandelt.
Ein weiteres spezielles Therapiegerät ist das „Cyberknife”, bei dem ein kompakter klinischer Linearbeschleuniger auf einem Roboterarm montiert ist, womit kleine Felder aus unterschiedlichen Richtungen auf den Patienten eingestrahlt werden können. Die Kontrolle der Lagerung und Fixierung erfolgt mit einem Röntgensystem, welches aus zwei unterschiedlichen Richtungen Projektionsaufnahme der Patienten zulässt, so dass die Lage auch unter der Therapie kontinuierlich überwacht werden kann.
Eine Therapie mit Protonen oder schweren Ionen ist aktuell kein Therapiestandard, kann aber in speziellen Fällen auch eingesetzt werden.
Wie oft wird bestrahlt?
Bei Tumore der Hypophyse gibt es prinzipiell unterschiedliche Therapieoptionen, die sich nach der Größe der Tumoren und deren feingeweblichem Aufbau richten. Ebenso spielt die Lagebeziehung der Tumoren, insbesondere zu Sehnervenkreuzung und Sehnerven, eine wichtige Rolle. Bei kleinen Tumoren, die weit genug abseits der Risikoorgane liegen, kann eventuell eine einzige Strahlendosis („Einzeit-Stereotaxie”) ausreichend sein, um den erwünschten Therapieeffekt zu erreichen. Je größer die Tumoren werden und je dichter sie an den umgebenden Risikoorganen liegen, desto eher wird eine Therapie mit drei, fünf oder noch mehr Strahlenfraktionen erforderlich. Manchmal ist auch eine Therapie mit bis zu 28 Bestrahlungen (jeweils an den Werktagen) erforderlich, um den gewünschten Therapieeffekt bei gleichzeitiger Schonung der Risikoorgane zu erreichen.
Teils kann die Anzahl der nötigen Bestrahlungen erst im Rahmen der „Bestrahlungsplanung” festgelegt werden. Hierbei werden zunächst CT- und MRT-Schnittbilder des Patienten angefertigt und eventuell zusätzlichen noch mit weiteren Aufnahmen, die vor einer Operation angefertigt wurden, an einem Computer überlagert. Es wird dann mit Hilfe aufwändiger Computerprogramm berechnet, wie die Therapiegeräte einzustellen sind, um die gewünschte Dosisverteilung zu erhalten. Die Therapieplanung sollte in enger Rücksprache zwischen Neurochirurg, Strahlentherapeut und Neuroradiologe erfolgen. Nur so kann sichergestellt werden, dass die Schnittbilder richtig interpretiert werden und das Planungszielvolumen (PTV) exakt abgegrenzt werden kann. Wenn in den Schnittbildern PTV und Risikoorgane konturiert, das heißt auf jedem einzelnen Schnittbild eingezeichnet worden sind, berechnen Medizinphysiker entsprechende Bestrahlungspläne. Am Ende wird der Plan vom Strahlentherapeuten ausgewählt, der am besten das PTV mit der therapeutisch nötigen Dosis versorgt und zugleich die umliegenden gesunden Gewebe so gut wie möglich schont.
Ziele einer Strahlenbehandlung von Hypophysentumoren
Bei Tumoren der Hypophyse, welche Hormone bilden, ist es das Ziel, die überschießende Hormonproduktion zu reduzieren. Der erwünschte Therapieeffekt tritt aber nicht sofort nach der Strahlenbehandlung ein, sondern meist erst im Verlauf von Wochen und Monaten, so dass die entsprechenden Hormone im klinischen Verlauf kontrolliert werden müssen. Ebenso sollten einige Wochen nach Abschluss der Strahlenbehandlung erneut MRT-Schnittbilder angefertigt werden, um die Größe des Tumors im Verlauf beurteilen zu können.
Mögliche Nebenwirkungen einer Strahlenbehandlung
Neben den erwünschten Effekten, wie einer Inaktivierung und Verkleinerung der Tumoren kann es auch dann, wenn alles medizinisch und technisch korrekt abläuft, zu radiogenen, also durch die Strahlung verursachten Nebenwirkungen kommen. Dabei unterscheidet man akute und Langzeitnebenwirkungen. Je nach Anordnung der Therapiefelder und der verordneten Dosis ist ein Haarausfall im Bereich der Strahlenfelder möglich. Ebenso kann die Haut – meist nur leicht – gerötet und hyperpigmentiert (dunkler gefärbt) werden. Diese Folgen sind häufig zum großen Teil reversibel, also umkehrbar. Ein Stopp der überschießenden Hormonproduktion kann umgekehrt natürlich auch im Verlauf zu einem Mangel der Hormone führen, so dass diese später substituiert werden müssen.
Es ist nicht möglich, den Tumor durch Strahlung zu zerstören, ohne auch das umliegende gesunde Gewebe mehr oder weniger zu belasten. In seltenen Fällen kann auch Nervengewebe in der Form zugrunde gehen, dass sich durch einen überschießenden Zellschaden eine „Nekrose” ausbildet, welche eine größere Ansammlung abgestorbener Zellen darstellt, die möglicherweise sogar herausoperiert werden muss. Dies ist allerdings eine seltene Nebenwirkung. Ebenso können theoretisch durch die Strahlung neue Tumoren hervorgerufen werden, was aber auch nur in sehr seltenen Fällen auftritt und dann meist kein Zusammenhang zwischen dem neuen Tumor und der Therapie nachweisbar ist.
Was ist also wichtig bei einer Strahlenbehandlung?
Eine Strahlenbehandlung sollte in enger Zusammenarbeit zwischen Neurochirurgen, Endokrinologen, Neuroradiologen und Strahlentherapeut erfolgen. Nur so kann für jeden Patienten das Therapiekonzept individuell optimal festgelegt werden. Die Strahlentherapiegeräte müssen den hohen Anforderungen einer hoch präzisen Strahlenbehandlung (Stereotaxie) genügen und die entsprechenden Bestrahlungsplanungssysteme zur Verfügung stehen. Jeder Patient sollte sich ausführlich über die unterschiedlichen für ihn passenden Therapieoptionen informieren sowie mögliche Risiken und Komplikationen der einzelnen Verfahren zusammen mit seinen behandelnden Ärzten abwägen.
Dr. rer. nat. Dr. med. Thorsten Frenzel
Facharzt für Strahlentherapie und Diplom-Physiker
Universitätsklinikum Hamburg-Eppendorf
Ambulanzzentrum des UKE GmbH Bereich Strahlentherapie
Martinistraße 52
20246 Hamburg
