Leben mit der Krankheit – Vortrag im Rahmen des 18. Überregionalen Hypophysen- und Nebennieren-Tags Bonn (Zusammenfassung)
Krankheitsbewältigung ist ein individueller Prozess, den jeder Patient anders durchläuft und erlebt. Daher gibt es leider keine Patentlösung, die allen gleich gut hilft. Jeder Mensch muss für sich selbst herausfinden, welchen Weg der Krankheitsbewältigung er wählt. Dieser Beitrag kann daher nur ein Denkanstoß sein.
Zusammenhang zwischen Körper und Psyche bei Drüsenerkrankungen
Die vermehrte oder verminderte Ausschüttung von Hormonen kann zu ausgeprägten psychischen Symptomen oder sogar Erkrankungen führen. Der Schweizer Psychiater Manfred Bleuler beschrieb bereits 1948 das „endokrinologische Psychosyndrom” bei welchem es im Gefolge einer Drüsenerkrankung zu Veränderungen von Hunger, Durst, Schlaf, Sexualität oder Stimmung kommen kann.
Zur Vielzahl der möglichen Symptome, die auftreten können, gehören Müdigkeit, eingeschränkte Leistungsfähigkeit, Konzentrationsstörungen, Gedächtnisstörungen, Reizbarkeit, Wesensveränderungen, Traurigkeit oder Stimmungsschwankungen.
Beispielhaft kann man dies an Veränderungen des Schilddrüsenhormonhaushalts darstellen: Viele Patienten mit Schilddrüsenunterfunktion (= Hypothyreose) weisen die Symptome einer Depression auf (Müdigkeit, Lethargie, Gewichtszunahme und Rückzug aus der sozialen Gemeinschaft), weshalb es zur Diagnostik einer Depression dazugehört, auch den Schilddrüsenhormonstatus zu überprüfen.
Andererseits werden bei Patienten mit Schilddrüsenüberfunktion nicht selten psychische Erregungszustände beobachtet. Einzelne Patienten erleiden sogar Panikattacken, die erstmals in der Schilddrüsenüberfunktion auftreten und nach Einleitung einer Behandlung wieder dauerhaft verschwinden. Auch bei 60 % der Patienten, die an einer Kortisonüberproduktion – einem Cushing-Syndrom – leiden, und bei 35 % aller Akromegalie-Betroffenen entwickelt sich als Symptom der endokrinologischen Störung eine schwere Depression. Fast alle Erkrankten berichten von Gedächtnis- und Konzentrationsstörungen.
Prinzipiell kann bei jeder endokrinologischen Erkrankung ein psychisches Symptom oder eine Erkrankung auftreten. Die häufigste psychische Erkrankung im Gefolge von hormonellen Störungen ist die Depression.
Hormonelle Störungen als einzige Ursache?
Natürlich verursacht nicht nur der veränderte Hormonhaushalt diese Beschwerden. Auch andere Faktoren wie Therapienebenwirkungen (durch Medikamente), schwer behandelbare Begleiterscheinungen (z. B. Schmerzen oder Übelkeit), fehlende soziale Unterstützung durch Freunde und Familie oder sogenannte Anpassungsstörungen können psychische Symptome hervorrufen. Nicht zuletzt kann auch die Diagnose einer unheilbaren Krankheit zu Niedergeschlagenheit führen.
Es ist daher in der Praxis oft schwer abzugrenzen, was die Ursache der psychischen Störung ist. Fest steht jedoch, dass viele Menschen, die unter einer endokrinologischen Erkrankung leiden, auch die Hilfe eines Psychotherapeuten in Anspruch nehmen könnten. Oft reicht auch die reine Behandlung der Hormonstörung nicht aus, um die psychischen Veränderungen positiv zu beeinflussen. Dies kann ein Ausdruck davon sein, dass es sich um fehlgeschlagene Krankheitsbewältigung handelt.

Was bedeutet Krankheit aus der Perspektive des Arztes und des Patienten?
Die Neudiagnose einer Krankheit hat für die beteiligten Akteure naturgemäß unterschiedliche Aspekte. Zu Beginn stehen vermutlich vor allem die medizinisch-technischen Fragen im Vordergrund: Welche Diagnostik ist einzuleiten? Welche Medikamente, welche Operation, welche weiteren Therapiemaßnahmen gilt es zu ergreifen? Sind Schmerzen als Symptom zu erwarten? Ist die Krankheit heilbar oder wird der Patient dauerhaft medizinische Betreuung benötigen? Ist im Krankheitsverlauf mit einer Änderung der Symptomatik zu rechnen? Gibt es krankheitsbedingt erwartbares Leiden? Kommt es eventuell zur Pflegebedürftigkeit des Betroffenen? Wie ist die Prognose der Erkrankung? Ist sie gutartig oder ist es möglich, an der Erkrankung zu versterben?
Diese Fragen werden mit dem behandelnden Arzt ausführlich besprochen. Die „Betroffenheit” des Patienten geht jedoch weiter. Krank zu sein bedeutet auch, dass sich das Bild, das man selbst von sich hat, das sogenannte Selbstkonzept, auf einmal ändert. Einzelne Symptome der Krankheit, werden möglicherweise als entstellend empfunden (z. B. Hautveränderungen oder Haarausfall), so dass man sich insgesamt unattraktiv fühlt. In der heutigen Leistungsgesellschaft ist das Selbstwertgefühl vieler Menschen zudem oft an die persönliche und berufliche Leistungsfähigkeit geknüpft. Wenn es zu krankheitsbedingter Arbeitsunfähigkeit oder Minderung von Leistungsfähigkeit kommt, kann dies zu einer Verminderung des Selbstwertgefühls führen. Die Einschränkung von körperlicher Aktivität kann unter Umständen dazu führen, dass man plötzlich auf die Hilfe anderer angewiesen ist und unter diesem Autonomieverlust leidet. Hilfe anzunehmen oder gar Abhängigkeit von anderen bedeutet für viele Menschen den Verlust der persönlichen Würde.
Durch die Erkrankung kann sich aber auch die eigene Rolle in der Familie ändern. Es ist vielleicht nicht mehr möglich, der Versorger zu sein. Die meisten Patienten finden die Vorstellung, ihrer Familie „zur Last zu fallen” als sehr bedrückend. Wer für seine Bezugspersonen immer als stark galt, muss nun mit seiner eigenen Schwäche umgehen. Im Einzelfall kann die Änderung der Rolle zu einer Bedrohung der sozialen Identität werden. Auch die Angst vor Ausgrenzung durch die Krankheit (was denken die anderen von mir?) ist weit verbreitet.
All diese Sorgen und Überlegungen beeinflussen den individuellen Umgang mit der Diagnose.
Umgang mit der Diagnose
Der Umgang mit der Diagnose – im Englischen und in der medizinischen Fachsprache auch „Coping” genannt – wurde 1984 von Lazarus und Volkmann so definiert: „Coping ist jedes Verhalten, das vom Patienten eingesetzt wird, um bereits bestehende oder erwartete krankheitsbedingte Anforderungen, Belastungen und Probleme zu überwinden, zu lindern oder zu tolerieren.”
Coping dient dazu, das eigene Leben trotz Erkrankung wieder als konsistent, sinnvoll und kontrollierbar zu erleben. Jeder Mensch hat seine persönliche Coping-Strategie, die im Prinzip bei jeder Erkrankung – und sei es eine noch so banale Erkältung – angewendet wird.
Einflüsse auf die Krankheitsbewältigung
Wie Sie mit einer Erkrankung umgehen, hängt von mehreren Faktoren ab:
- Wie haben Sie es als Kind gelernt? Wie ging man in der Familie mit Krankheit um?
- Haben Sie bereits früher Erkrankungen durchgestanden und Erfahrungen gemacht?
- Wie fällt ihre subjektive Bewertung der Erkrankung aus? Finden Sie die Krankheit schrecklich oder halb so wild?
- Erfahren Sie soziale Unterstützung durch eine Partnerschaft, durch Familie und Freunde?
- Wie sehr müssen Sie in Ihrem Leben die Zügel in der Hand halten? Sind Sie jemand, der gerne Kontrolle an andere abgibt oder sind sie generell sehr kontrolliert in Ihrem Leben?
- Schrittweise Anpassung an die Situation
Krankheitsbewältigung ist ein Prozess, der sich schrittweise vollzieht. Am Anfang, bei Diagnosestellung, will man vielleicht noch nicht so richtig wahrhaben, dass man selbst von einer Erkrankung betroffen ist, die nicht heilbar ist. Die erste Zeit nach Diagnosestellung wird als „Schockphase” bezeichnet. Im nächsten Schritt, der „Reaktionsphase” können – müssen aber nicht – massive psychische Belastungssymptome auftreten.
Im Laufe der Erkrankung gelingt es dann oft, sich im Rahmen der individuellen „Reparationsphase” allmählich an die Diagnose zu gewöhnen, die Konsequenzen realistisch einzuschätzen und schließlich in die vierte Phase, die Neuorientierung zu gehen. Nun wird die Krankheit akzeptiert und als Bestandteil des Lebens in das Selbstkonzept integriert: Die Krankheit wird angenommen.
Wie lange die einzelnen Phasen dauern, ist individuell sehr unterschiedlich. Je nach Art der Erkrankung und persönlichen Abwehrmechanismen kann jede Phase wenige Sekunden oder viele Wochen dauern. Und nicht immer gelingt der Übergang in die Reparations- oder Neuorientierungsphase.
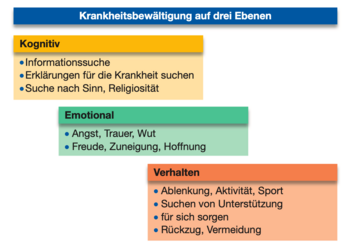
Weiterhin werden drei Ebenen der Krankheitsbewältigung unterschieden: kognitiv, emotional und die Verhaltensebene. Kognitive Krankheitsbewältigung bedeutet, sich dem Problem mit dem Verstand zu nähern, sich zu informieren über das Krankheitsbild, aber auch nach einem „Sinn” oder einer Ursache der Erkrankung zu suchen. Die persönliche Erklärung, wie es zum Krankheitsausbruch kam (z. B. Stress oder Umweltbelastung) hat oft nichts mit der schulmedizinischen Erklärung zu tun. Auf emotionaler Ebene kommen die Gefühle, die im Zusammenhang mit der Diagnose entstehen, zum Vorschein wie Angst, Trauer und Wut oder Freude und Hoffnung. Die Verhaltensebene schließlich beschreibt die äußerlichen Konsequenzen, die aus der Diagnosestellung gezogen werden. Mögliche Wege der Verarbeitung sind Ablenkung (z. B. Sport), Änderung der Lebensgewohnheiten (z. B. durch Auszeiten, „sich etwas Gutes tun”), das aktive Aufsuchen von Unterstützung oder Vermeidung der Auseinandersetzung mit der Krankheit oder sozialer Rückzug.
Jeder Mensch beherrscht Instrumente dieser drei verschiedenen Ebenen in Abhängigkeit von persönlichen Erfahrungen und Charaktereigenschaften unterschiedlich gut.
Krankheitsbewältigung ist stets im Fluss
Es darf dabei nicht vergessen werden, dass der Prozess der Krankheitsbewältigung immer im Fluss ist, so wie sich der Verlauf der Krankheit auch dynamisch gestaltet. Läuft es in der Therapie gut, haben Sie Vertrauen zu ihrem Behandler gefasst, vertragen Sie die Medikamente gut und fühlen Sie sich insgesamt gut? Dann fällt es Ihnen bestimmt deutlich leichter, sich aktiv und problemorientiert zu verhalten, sich soziale Unterstützung zu suchen und mit Hoffnung in die Zukunft zu schauen. Leiden Sie hingegen sehr unter Nebenwirkungen der Therapie oder unter schwer behandelbaren Aspekten ihrer Erkrankung, können auch beim „vorbildlichsten Verarbeiter” Tage auftreten, die von Hoffnungslosigkeit und Resignation geprägt sind.
Die US-amerikanische Professorin Mary Ersek hat davon gesprochen, dass sich zwei gegenläufige Strategien die Waage halten: „Dealing with it” und „Keeping it in its place”.
Dealing with it
Im Modus „Dealing with it” wird die aktive Auseinandersetzung mit der Krankheit gesucht. Es bedeutet, sich emotional und kognitiv damit auseinanderzusetzen, welchen möglichen Verlauf die Erkrankung nehmen kann. Das war bei Mary Ersek, die sich vor allem mit bösartigen Tumorerkrankungen auseinandersetzte, auch die Möglichkeit des Todes durch die Krankheit, was bei endokrinologischen Erkrankungen glücklicherweise ein eher seltenes Ereignis ist. Aber auch hier gibt es sehr unangenehme Aspekte der Krankheit, zum Beispiel eine nicht behandelbare endokrine Orbitopathie (Augenveränderungen) beim Morbus Basedow oder ein zyklisch verlaufendes Cushing-Syndrom. Auch die Tatsache, dass eine Erkrankung prinzipiell nicht heilbar ist, sondern ein lebenslanger Begleiter bleibt, kann für viele Menschen eine große Belastung darstellen, die zu einer Vielzahl von unterschiedlichen Gefühlen führen kann: Trauer, Wut, Ungläubigkeit, Trotz, Angst, Scham, aber vielleicht auch Dankbarkeit, dass es eben keine bösartige Erkrankung ist oder Erleichterung, dass man angemessene Hilfe gefunden hat. Diese Gefühle zuzulassen und seiner Umgebung zu zeigen, ist Teil einer aktiven Bewältigungsstrategie. Dazu gehört auch, sich selbstbestimmt in den Fortgang der Dinge einzumischen, die man – im Gegensatz zur Krankheit selbst – ändern kann: von wem lasse ich mich behandeln? Hole ich eine zweite Meinung? Informiere ich mich mit Fachliteratur? Für welche Therapie entscheide ich mich? Welche Hilfen im Alltag lasse ich mir zukommen? Gibt es finanzielle Erleichterungen, z. B. einen Schwerbehindertenausweis?
Keeping it in its place
Bei „Keeping it in its place” geht es hingegen darum, der Krankheit den richtigen Platz im Leben zuzuweisen. Das bedeutet auch, die Krankheit mal ruhen zu lassen und sich anderen Dingen zuwenden. Aktive Krankheitsbewältigung ist nämlich ziemlich anstrengend, so dass es wichtig ist, dass es neben der aktiven Bewältigung Phasen gibt, in denen man zur Ruhe kommt. Die Erkrankung ist zwar da, sie nimmt Raum ein im Leben und ist vielleicht ein wichtiger Faktor, aber sie ist nicht ausschließlich das Leben.
Der Schlüsselsatz lautet: „Ich bin mehr als die Erkrankung” oder anders ausgedrückt: „Ich bin mehr als ein Patient”.
Denn auch als Erkrankter ist man noch immer der gleiche Mensch wie zuvor mit den gleichen Eigenschaften, Beziehungen, Fähigkeiten und Wünschen. Man ist noch immer Vater, Mutter, Berufstätiger, Partner, Tochter, Bruder oder Freund, aber beispielsweise auch Tischtennisspieler, Klarinettist, Fahrradfahrerin und netter Nachbar. Man ist weiterhin hilfsbereit oder reiselustig, geht gerne ins Theater oder kocht für Freunde.
Man hat im Leben schon viel geschafft, hat Prüfungen, Leid und Schicksalsschläge erlebt und deshalb wird man auch mit der Erkrankung leben können. Es ist also im Rahmen der Krankheitsbewältigung „erlaubt”, die Krankheit für eine gewisse Zeit zu vergessen.
Wege zur Krankheitsbewältigung
Wie bereits einleitend erwähnt, gibt es keinen Königsweg für die Krankheitsbewältigung. Ihr Weg ist für Sie der richtige Weg. Die folgenden Ausführungen sollen daher lediglich Denkansätze bieten, wie man mit einer chronischen Erkrankung umgehen kann.
Die Grundlage aller Überlegungen ist immer „Was brauche ich?” oder „Was könnte ich brauchen, um mich besser zu fühlen?”
Gefühle akzeptieren
Dazu kann zählen, dass ich meine Gefühle – die positiven wie die negativen – kenne, sie akzeptiere und sie anderen auch zeige, ohne dass ich Sorge haben muss, was das Gegenüber von mir erwartet. Und dass ich selbst es zulasse, mal traurig oder wütend zu sein, auch wenn das rational betrachtet vielleicht keinen Sinn macht.
Mich nicht so ausgeliefert fühlen
Das Entstehen und den Verlauf einer Erkrankung kann ich oft selbst nicht beeinflussen, so dass sich bei vielen Menschen das Gefühl einstellt, hilflos ausgeliefert zu sein. Dagegen kann helfen, dass man so viel wie möglich selbst bestimmt, was in der eigenen Macht liegt:
Man kann sich zum Beispiel über das Krankheitsbild informieren und so besser mitentscheiden, wie behandelt werden soll. Man kann seinen Behandler frei wählen. Man kann äußern, welche Aspekte in der Behandlung besonders wichtig sind. Man kann sein soziales Umfeld um Unterstützung bitten und seinen Alltag selbst gestalten. Man kann seine Ernährungs- und Bewegungsgewohnheiten ändern, um sich insgesamt „gesünder” zu fühlen. Die Selbsthilfe kann dabei eine große Unterstützung bieten.

Mich nicht so schuldig fühlen
Es gibt viele Theorien über die Entstehung von Krankheiten. In einigen Fällen weiß man, dass die Lebensumstände dazu beitragen können, in vielen Fällen weiß man es nicht. Dennoch machen sich viele Betroffene Gedanken, ob sie durch eine Veränderung des eigenen Verhaltens (z. B. nicht rauchen, weniger Stress, weniger essen, besser auf sich achten) einen Ausbruch der Erkrankung hätten verhindern können. Andererseits haben viele Patienten ein schlechtes Gewissen denen gegenüber, die sich um sie kümmern, weil sie befürchten, ihrem Umfeld zur Last zu fallen. Beide Gedanken erzeugen inneren Druck und ein Schuldgefühl, dem man begegnen kann, indem man diese Gedanken und Gefühle offen anspricht. Es kann auch helfen, wenn in einer Partnerschaft, in einer Familie die Krankheit eines einzelnen Mitglieds als gemeinschaftliche Aufgabe begriffen wird – so wie es vielleicht eine gemeinschaftliche Aufgabe ist, ein Kind großzuziehen oder einen Haushalt gemeinsam zu führen.
Mich anderen gegenüber nicht so unsicher fühlen
Manche Krankheiten sieht man nicht, andere stehen den Betroffenen im wahrsten Sinne des Wortes „ins Gesicht geschrieben”. Manchmal ist die körperliche Veränderung durch die Erkrankung so auffällig, dass der Betroffene sich dafür schämt. Aber auch das Gegenüber, der entfernte Bekannte, die Nachbarin, der langjährige Freund, ist vielleicht verunsichert davon, dass er diese Krankheitszeichen erkennt und damit wahrnimmt: „Dem Betreffenden geht es nicht gut”. Aber dass er nicht weiß, wie er damit umgehen soll.
Wenn Sie die Unsicherheit der anderen erkennen, hilft es Ihnen vielleicht schon, die eigene Unsicherheit zu überwinden. Und letztlich bestimmen Sie allein, wem sie von ihrer Krankheit erzählen und wann; wen sie oft sehen möchten und wen weniger oft oder gar nicht.
Sich trösten lassen
Sich trösten zu lassen gehört zu dem Aspekt, Gefühle zuzulassen, aber auch dazu, sich mit seiner Trauer, Hoffnungslosigkeit, Wut anderen zumuten zu können. Also ertragen können, dass andere die eigene Schwäche sehen. Und es gehört dazu, dem anderen zu vermitteln, welche Hilfe man benötigt. Manchmal reicht ein offenes Ohr und eine Schulter zum Anlehnen aus, um sich etwas besser zu fühlen.
Innere Kraft schöpfen
Aus welchen Aktivitäten man innere Kraft schöpft, ist von Mensch zu Mensch unterschiedlich: Manchen hilft ein Spaziergang, ein Abendessen mit Freunden, ein Wochenende im Wellness-Hotel, ein gutes Buch oder ein schönes Konzert. Andere erlernen Imaginationstechniken wie den „inneren sicheren Ort” oder Entspannungsübungen wie das autogene Training, die progressive Muskelentspannung, Qigong oder Yoga. Was genau Ihre Kraftquelle sein könnte, bestimmen Sie allein. Wichtig ist nur, dass Sie sich regelmäßig Zeit nehmen, sich selbst etwas Gutes zu tun, um die Speicher wieder aufzutanken.
Eine Pause machen (von der Verantwortung und der Last mit der Krankheit)
Um Zeit für „etwas Gutes” zu schaffen, kann es hilfreich sein, eine gedankliche Ruhepause einzulegen, in der man sich vorsätzlich ablenkt von den schwermütigen Gedanken. Diese Pause sollte bewusst zelebriert werden zum Beispiel als „Urlaub von der Krankheit”. Wie bereits oben erwähnt: Für eine kurze Zeit die Krankheit zu vergessen, ist Teil einer gesunden Krankheitsverarbeitung.
Mich nicht allein fühlen
Wenn man sich allein fühlt und darunter leidet, sollte man den Zustand aktiv angehen: Verabreden Sie sich gezielt mit Menschen, die Ihnen gut tun. Wenn ein Treffen mit anderen aus Zeitgründen nicht klappt, dann hilft vielleicht ein Gespräch am Telefon.
Schwach und überfordert sein dürfen
Bei diesen Treffen und Gesprächen mit anderen ist es in Ordnung, dass auch derjenige, der sonst immer für alle anderen da war, der sich gekümmert und getröstet hat, selbst um Trost und Unterstützung bittet. Keiner kann immer nur „stark” sein.

Stark und selbstbestimmt sein dürfen
Wenn Ihnen aber danach ist, sich stark und selbstbestimmt fühlen zu wollen, ist das genauso in Ordnung, auch wenn das Gegenüber vielleicht erwartet, dass Sie niedergeschlagen sein müssten. Die Erwartungshaltung anderer sollte nicht unseren Umgang mit der Krankheit bestimmen.
Wut und Trauer zulassen
Wie bereits erwähnt, ist es meist hilfreich, sich seiner Gefühle bewusst zu sein und diese zuzulassen. Zwei sehr starke „negative Gefühle” sind Wut und Trauer. Wut – über die Ungerechtigkeit des Schicksals, die Dinge, die ich tun und ertragen muss oder (derzeit) nicht mehr tun kann – kann sich manchmal in Unzufriedenheit oder Wut auf andere („Der Arzt hat mich falsch behandelt” – „Meine Ehefrau versteht mich nicht”) äußern. Dadurch verharrt man in diesem Gefühl und kommt nicht heraus.
Auch Trauer – über die Veränderung der Lebensplanung und all die Last, die man selbst und seine Angehörigen zu tragen hat – kann sich als Unzufriedenheit äußern und sich in „Nebenkriegs-Schauplätzen” austragen. Wenn Sie heftige Gefühle gegen andere haben – zum Beispiel Behandler oder Angehörige – fragen Sie sich, ob sie nicht eigentlich tief traurig oder einfach nur wütend sind, ohne dass jemand anderes dafür etwas kann. Diese Gefühle zuzulassen und auszudrücken kann größere Erleichterung bringen, als einen Groll zu hegen.
Dankbarkeit und Stolz zulassen
Genauso wichtig ist es aber, trotz der Erkrankung positive Gefühle weiterhin wahrzunehmen und zuzulassen. Welche das im Einzelnen sind, ist wiederum individuell verschieden, zum Beispiel sind Dankbarkeit und Stolz – über das, was Sie bekommen und erreicht haben im Leben – gute, Kraft spendende Gefühle.
Einen Ansprechpartner außerhalb der Familie suchen
Wenn Sie feststellen, dass Sie all diese Überlegungen getätigt haben, und trotzdem von Ängsten oder Traurigkeit geplagt sind, dann ist es unter Umständen hilfreich, sich einen Ansprechpartner außerhalb der Familie zu suchen. Es gibt Beratungsstellen oder Informationsveranstaltungen wie den Patiententag. Sie haben die Möglichkeit, einen Geistlichen zur Seelsorge aufzusuchen oder zu einem Selbsthilfetreffen zu gehen, wo sich Betroffene austauschen können. Sind die Angst oder die Depression übermächtig, ist professionelle Hilfe gefragt: Entweder man sucht sich selbst einen Psychotherapeuten für eine ambulante Psychotherapie oder man bittet den Hausarzt um Hilfe bei der Suche. Die gesetzliche Krankenkasse übernimmt hierfür die Kosten.
Auch medikamentöse Therapie kann unter Umständen hilfreich sein. Vor allem bei anhaltender Angst, Anspannung oder Depression kann eine Behandlung mit (nicht abhängig machenden) Antidepressiva vorübergehend etwas Boden unter den Füßen geben und helfen, stabiler zu sein, gut zu schlafen und weniger Angst zu haben.
Dr. Ambra Marx
Fachärztin für Innere Medizin
und Assistenzärztin der Klinik für Psychosomatische Medizin und Psychotherapie
(Uniklinik Bonn)