Diabetes insipidus centralis - Ist Carbamazepin besser als Desmopressin (DDAVP) zur Behandlung geeignet?
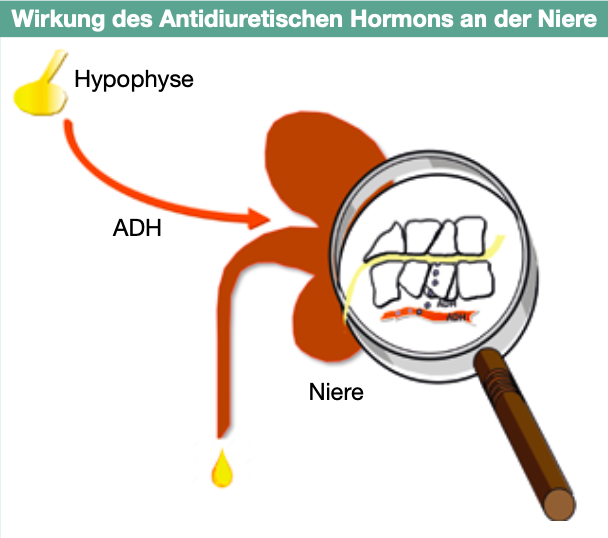
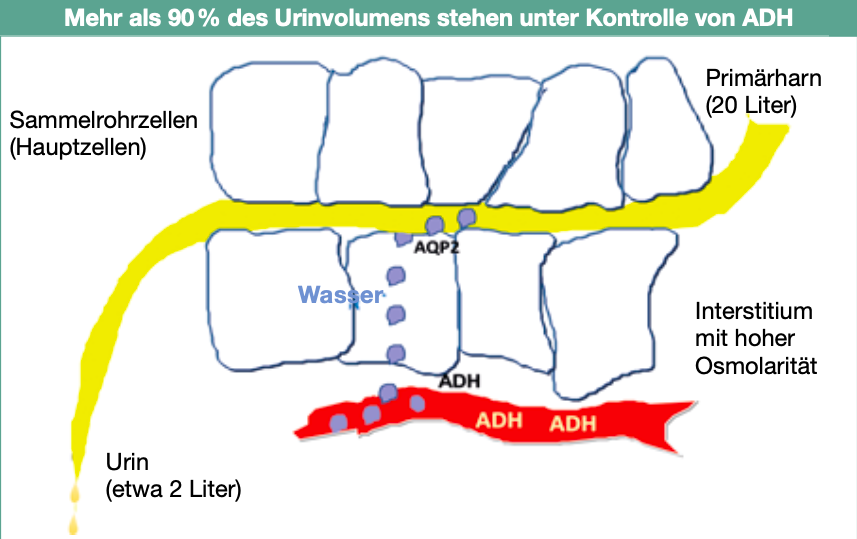
Seit den Siebzigerjahren des letzten Jahrhunderts steht für die Behandlung des Diabetes insipidus zentralis das Medikament Desmopressin (DDAVP) zur Verfügung. Bei Desmopressin handelt es sich um ein leicht verändertes ADH (Antidiuretisches Hormon). Das Antidiuretische Hormon hat zwei Wirkungen. Die den meisten gut bekannte antidiuretische Wirkung wird über die Niere vermittelt, sie führt dazu, dass weniger Urin ausgeschieden wird und der Urin konzentriertist (sieheAbb.1). Mehr als 90% des Urinvolumens stehen unter Kontrolle von ADH (Abb. 2). Ohne ADH wird nur ein sehr verdünnter Urin in großer Menge ausgeschieden. Es droht die Gefahr einer Austrocknung. Die zweite Wirkung von ADH ist eine blutdrucksteigernde Wirkung. ADH wird auch Vasopressin oder Arginin-Vasopressin (AVP) genannt, weil es Blutgefäße (Adern) verengt und damit den Blutdruck steigert. Der Mangel des Hormons hat aber keine Auswirkungen auf den Blutdruck. Das Besondere an Desmopressin ist, dass es aufgrund der chemischen Modifikation des originalen Hormons nur noch an der Niere wirken kann und über keine blutdrucksteigernde Wirkung mehr verfügt. Da Desmopressin zudem eine längere Wirkzeit hat, wesentlich länger als das natürliche ADH, hat es sich in der Behandlung des Diabetes insipidus centralis schnell durchgesetzt. Die allermeisten Patienten sind heute mit Desmopressin sehr gut behandelbar, zumal es auch unterschiedliche Verabreichungsformen und Dosierungen gibt. Dazu gehören Tabletten, Schmelztabletten, Spritzen und die von mir sehr geschätzte Behandlung über die Nase mit Nasentropfen (Rhinyle) oder Nasenspray.
Erfahrungen einer Betroffenen
Kürzlich schrieb mir eine Patientin, Frau Schneider aus Dornstadt, dass sie mit DDAVP nicht gut zurechtkomme. Sie habe jedoch gemerkt, dass sie mit einem anderen Medikament, welches sie aus anderer Indikation nehmen müsse, wesentlich besser zurechtgekommen sei. Sie würde gerne mit diesem Medikament statt mit DDAVP behandelt werden. Mit Einverständnis von Frau Schneider füge ich Auszüge aus ihrem sehr interessanten Brief bei, bevor ich darauf eingehe und die komplizierten Mechanismen der Wechselwirkungen erläutere.
„Sie hatten 2014 einen Artikel über Diabetes insipidus in der GLANDULA geschrieben, den ich mit großem Interesse gelesen habe. Da ich heute wieder Probleme mit dem Minirin habe, ist er mir wieder eingefallen. Ich hatte 1981 im Alter von zehn Jahren ein Kraniopharyngeom. Es wurde erst (erfolglos) durch die Nase operiert, dann durch eine Kopf-OP in München Großhadern von Prof. F. Danach erfolgte noch eine Bestrahlung.
Seit der ersten OP nehme ich Minirin. Als Kind war das problemlos. Ich nahm regelmäßig drei Mal täglich zu festen Zeiten eine Dosis (mit Rhinyle). Ein paar Jahre musste ich Carbamazepin einnehmen, weil ich durch die Narben leichte epileptische Anfälle hatte.
Lange Zeit nahm ich zeitgleich auch Minirin ein. Es ging mir in dieser Zeit immer wieder sehr schlecht, aber keiner konnte mir sagen, warum. Heute ist mir klar, dass das an der Kombination Minirin + Carbamazepin lag, damals wusste ich das nicht. Leider hat mir das auch kein Arzt gesagt.
Dann hatte ich selber herausgefunden, dass es auch ohne Minirin geht. In dieser Zeit (mit Carbamazepin, ohne Minirin) ging es mir sehr gut. Dann musste ich Carbamazepin nicht mehr nehmen. Ich merkte, dass ich wieder Minirin brauchte.
Am besten komme ich mit der Rhinyle zurecht. Die Dosis des Sprays ist zu hoch. Mit Tabletten kann ich nicht so gut dosieren. Außerdem würde ich 3-4 am Tag brauchen, das heißt, die Packung würde nicht allzu lange halten.
Aber ich kann es nicht mehr regelmäßig einnehmen. Das funktioniert leider nicht mehr. Ich muss es nach Bedarf verwenden. Und nur geringe Mengen (ca. 2–3-mal täglich 1 Tropfen (unter der niedrigsten Einheit in der Rhinyle).
Das bedeutet: Bei Reisen Kühlakkus mitnehmen, immer das Gefühl behalten, ob es jetzt schon eingenommen werden muss oder noch hält ... Obwohl ich denke, dass ich das im Alltag gut im Griff habe und gut merke, ob ich das Minirin einnehmen muss oder noch nicht, bereitet es mir immer wieder Probleme. Vor allem wenn ich andere Medikamente einnehme - z. B. bei Erkältungen Contramutan, bei Schmerzen Diclofenac oder Ibuprofen oder manchmal auch bei Aspirin reagiert mein Körper oft (nicht immer, aber immer wieder) mit Problemen im Wasserhaushalt darauf. Obwohl ich dann kein Minirin einnehme, kann ich stundenlang kein Wasser ablassen. Es geht mir schlecht, ich bin benebelt, nicht fit, habe Muskelschmerzen ... Wenn das Wasser dann wieder rausgeht, geht es mir wieder gut. Immer wieder denke ich:
Wenn ich die Wahl zwischen Carbamazepin und Minirin hätte, würde ich sofort Carbamazepin nehmen. In dieser Zeit ging es mir gut, ich musste mir keine Gedanken um die Kühlung machen und ich hätte die beschriebenen Beschwerden nicht. Kennen Sie diese Probleme von anderen Patienten? Gibt es eine Alternative zum Minirin? Haben Sie eventuell noch eine Idee?”
Frau Schneider schildert ein seltenes Problem, ist aber mit den Problemen nicht ganz allein. Die Beobachtungen, die Frau Schneider gemacht hat, lassen sich aus ärztlicher und wissenschaftlicher Sicht nachvollziehen. Ich möchte Frau Schneider zunächst für ihr freundliches Einverständnis danken, ihr und allen interessierten Patienten öffentlich über die GLANDULA zu antworten. Möglicherweise können auch andere Patienten und Ärzte von ihrer Schilderung und von meiner Antwort profitieren.
Carbamazepin
Ich gehe zunächst auf das komplizierte Problem Carbamazepin und Desmopressin (DDAVP), dem Inhaltsstoff von Minirin®, ein. Dann werde ich versuchen, die Fragen von Frau Schneider zu beantworten.
Carbamazepin (z. B. Tegretal) wird heute primär als Antiepilektikum verwendet und wird auch bei Nervenschmerzen und Depressionen häufig eingesetzt. Wie Lithium, ein anderes auf die Psyche wirkendes Medikament, welches vielfach bei Depressionen eingesetzt wird, ist es dafür bekannt, mit dem Salz- und Wasserhaushalt in Wechselwirkung zu treten. Während Carbamazepin eher zu einer Wasserretention (Wasser bleibt im Körper) führt, verursacht Lithium hingegen einen milden Diabetes insipidus (renalis), das heißt, Wasser wird vermehrt über die Niere ausgeschieden.
Nicht selten erzeugt Carbamazepin als „Nebenwirkung” eine Ausscheidungsstörung von freiem Wasser, auch Antiaquarese genannt, ähnlich einem Syndrom der inappropriaten, also unangemessenen ADH-Ausschüttung (SIADH) und - wenn die Patienten in Relation dazu zu viel trinken - eine „Wasservergiftung” mit Hyponatriämie.
Eine Hyponatriämie, die von einer verringerten Natriumkonzentration im Blut gekennzeichnet ist, kann vielfältige neurologische Symptome bewirken. Milde Symptome sind unter anderem Benommenheit, Kopfschmerzen und Schwindel. Dies sind auch Symptome einer Überdosierung von DDAVP (mit Hyponatriämie). Frau Schneider berichtet über solche Symptome. Wenn ein Patient unter Minirin und unter Carbamazepin derartige Beschwerden bemerkt, sollte er umgehend seine Natrium-Konzentration im Serum messen lassen.
Es gibt für diese Wirkung von Carbamazepin und der Wechselwirkung mit DDAVP mindestens zwei Wirkmechanismen, welche diskutiert werden. Die Wissenschaft streitet noch darüber, welche Mechanismen zutreffen, vielleicht sind auch beide beschriebenen Wirkmechanismen richtig.
Die klassische Lehrmeinung seit den Siebzigerjahren ist, dass Carbamazepin in der Lage ist, die körpereigene ADH-Freisetzung im Hypothalamus zu beeinflussen. Es kann dies über mindestens zwei Wege tun.
Die körpereigene ADH-Ausschüttung wird immer dann stimuliert, wenn die Natriumkonzentration im Serum (bzw. die Osmolalität im Serum) ansteigt. Dies ist der Fall, wenn dem Körper Wasser fehlt. Die Natriumkonzentration wird durch Osmosensoren im Hypothalamus gemessen. Zum einen gibt es Hinweise darauf, dass diese osmotisch angeregte ADH-Ausschüttung durch eine geänderte Empfindlichkeit der Osmosensoren im Hypothalalamus für die Serum-Osmolalität gesteigert wird. Zum anderen soll Carbamazepin die ADH-Konzentration auch unabhängig von der Serum-Natriumkonzentration über einen nicht-osmotisch bedingten Mechanismus steigern können. Die Datenlage zu dieser zentralen hypothalamischen Wirkung ist jedoch uneinheitlich und der Mechanismus, über den die ADH-Erhöhung erfolgt, ist unklar.
Wenn diese Annahmen allein zuträfen, dürfte Carbamazepin bei Patienten mit vollständigem Mangel an körpereigenem ADH überhaupt nichts bewirken.
Bereits seit 1978 gibt es jedoch auch Hinweise, dass Carbamazepin, ähnlich wie ADH und wie DDAVP, direkt an der Niere wirkt. Wie wir seit 2010 von einer brasilianischen Arbeitsgruppe aus Sao Paulo wissen, erfolgt die Wirkung von Carbamazepin dabei nicht direkt über den ADH-Rezeptor, wie bei DDAVP, sondern über die nachgeschalteten Wasserkanäle, welche das Wasser aus dem Urin zurück in die Blutbahn transportieren. Etwa 20 Liter Urin pro Tag stehen in den Sammelrohren der Niere unter Kontrolle von ADH und dem nachgeschal- teten Wasserkanalsystem innerhalb der Zellen. Die Wasserkanäle leisten täglich Schwerarbeit. Pro Tag werden etwa 18 Liter Wasser durch die Wasserkanäle aus dem Urin durch die Hauptquellen zurück ins Blut transportiert. Wissenschaftlich werden die Wasserkanäle als Aquaporin-2 (AQP2) benannt. AQP2 sind in den Hauptzellen der zur Niere gehörigen Sammelrohre in der Urin-seitigen Plasmamembran. Sie sind innerhalb der Zellen in kleinen Vesikeln („Bläschen”) zu finden (Abb. 3). Das Antidiuretische Hormon (ADH) führt zu einem Anstieg der Wasserdurchlässigkeit durch Einfügen von AQP2 aus diesen kleinen in den Zellen gelegenen Vesikeln in die Plasmamembran. Nun kann Wasser passiv entlang des osmotischen Gradienten durch die Wasserkanäle zurück in die Blutbahn gelangen. Mutationen im Gen für Aquaporin-2 können zu einem schweren renalen (die Nieren betreffenden) Diabetes insipidus führen.
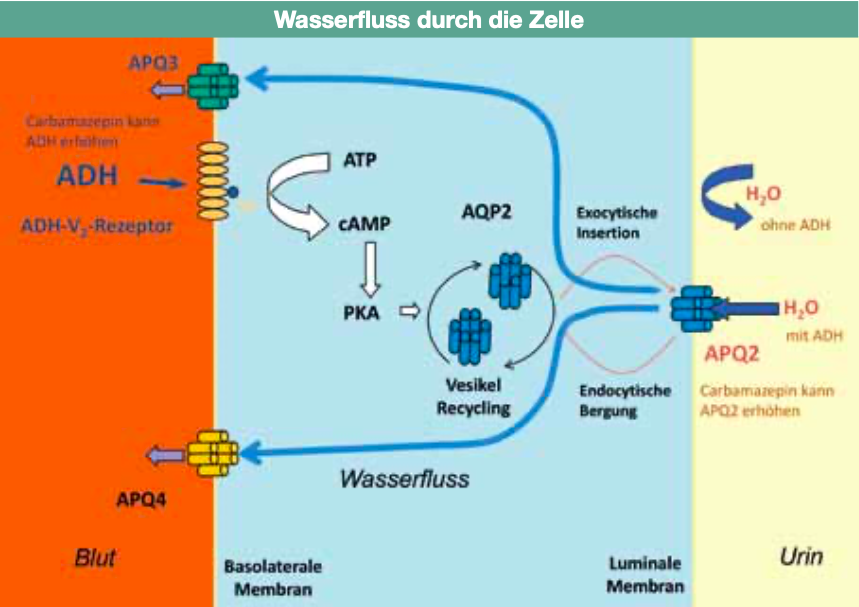
Wir wissen heute auch, dass eine chronische Lithium-Therapie eine deutliche Abnahme der Aquaporin-2(AQP2)-Bildung an den Sammelrohren einleitet, und der durch Lithium ausgelöste Diabetes insipidus renalis ist vermutlich, wenigstens teilweise, Folge dieser reduzierten AQP2-Bildung.
Auch die von Ihnen genannten „anderen Medikamente” – z. B. Diclofenac, Ibuprofen, Aspirin – wirken primär an der Niere und werden auch teilweise zur Behandlung des die Nieren betreffenden Diabetes insipidus renalis eingesetzt. Medikamente, die den Kreislauf anregen, können ebenfalls die Salz- und Wasserausscheidung stimulieren.
Frau Schneider hat bemerkt, dass eine kleine Menge Carbamazepin ausreicht, um sie gut zu behandeln, und findet es sogar besser als Minirin (DDAVP), welches eine Wirkung wie ADH hat.
Aufgrund der Schilderung könnte man annehmen, dass bei Frau Schneider eine nicht komplette (partielle) Form des Diabetes insipidus centralis vorliegt. Diese partielle Unterform ist bei operierten Patienten gar nicht so selten. Anders als bei Patienten mit komplettem ADH-Mangel ist Frau Schneider vermutlich grundsätzlich noch in der Lage, etwas ADH zu bilden und unter bestimmten Umständen freizusetzen. Die bei Frau Schneider vorhandene Störung betrifft besonders die ADH-Freisetzung auf einen Anstieg der Osmolalität im Serum. Mit anderen Worten, es ist bei ist Frau Schneider zwar noch körpereigenes ADH im Hypothalamus vorhanden, aber es wird zu wenig davon ausgeschüttet, wenn die Salzkonzentration (Natrium) im Blut steigt. Deshalb scheidet Frau Schneider relativ zuviel Urin aus (Polyurie) und bekommt Durst. Die ADH-Störung ist also bei Frau Schneider vermutlich nur teilweise (partiell), nicht komplett. Manche Patienten mit Kraniopharyngeom haben gleichzeitig auch eine Störung des Durstgefühls aufgrund einer Schädigung
des Osmosensors, erkennbar an wiederkehrenden Hypernatriämien, das heißt einer erhöhten Konzentration von Natrium im Blut. Bei Frau Schneider liegt aber nach Ihrer Schilderung eine klinisch relevante Durststörung nicht vor. Die Freisetzung ihres körpereigenen ADH kann wie bei Gesunden auch auf nicht-osmotische Reize hin erfolgen. Dazu gehören Blutdruckabfall, Stress, Volumenmangel und bestimmte Medikamente.
Carbamazepin könnte also, wenn man die ältere, zuvor erstgenannte Wirkhypothese zugrunde legt, bei Frau Schneider entweder körpereigene ADH-Reserven mobilisieren oder, wenn man die jüngeren Forschungsergebnisse zugrunde legt, direkt an der Niere wirken und so die übermäßige Wasserauscheidung günstig beeinflussen. Oder aber beides machen.
Man hat diese Wirkungen von Carbamazepin tatsächlich früher, als es DDAVP noch nicht gab, ausgenutzt, um Patienten mit Diabetes insipidus artialis damit medikamentös zu behandeln. Man hat hierzu Carbamazepin, entweder allein oder in Kombination mit dem Diabetesmedikament „Chlorpropramid”, verwendet. Etliche Patienten mit teilweisen Störungen konnten damit zufriedenstellend behandelt werden.
Chlorpropramid ist in der Lage, die Zahl der ADH-Rezeptoren an der Niere zu erhöhen und so die Empfindlichkeit für körpereigenes ADH zu steigern (J.A. Dürr et al, 2000). Voraussetzung für eine Therapie mit Chlorpropamid wäre aber das gleichzeitige Vorhandensein eines Diabetes mellitus Typ 2, denn eine Nebenwirkung ist z. B. die Unterzuckerung.
Ein drittes Medikament, welches ebenfalls früher gelegentlich eingesetzt wurde, ist Clofibrat, ein Senker des Blutfettes Triglycerid.
Bevor aber nun alle Patienten zu Carbamazepin wechseln wollen, soll hier nicht verschwiegen werden, dass Carbamazepin nicht ganz ohne Nebenwirkungen ist. Dazu gehören Müdigkeit und vor allem die Hyponatriämie sowie zahlreiche andere (siehe Beipackzettel).
Man muss außerdem bedenken, dass Carbamazepin zur Behandlung des Diabetes insipidus nicht zugelassen ist, sodass auch Haftungs- und Erstattungsprobleme auftreten können.
Dies ist hingegen nicht der Fall, wenn bei einem Patienten aus anderen Gründen, zum Beispiel wegen einer Epilepsie, einer Polyneuropathie mit schmerzhaften Missempfindungen oder wegen einer Depression eine Indikation für Carbamazepin gegeben wäre. Dann könnte man jedoch den für bestimmte Patienten mit Diabetes insipidus zentralis günstigen Effekt des Carbamazepin auf den Wasserhaushalt sozusagen „mitnehmen”.
Wenn eine Indikation obiger Art jedoch nicht besteht, bleibt heute also weiterhin „nur” DDAVP. Es ist allerdings eine exzellente Substanz, die den Mangel an körpereigenem Hormon sehr gut ausgleicht. Die allermeisten Patienten mit Diabetes insipidus kommen damit sehr gut zurecht. Es handelt sich um eine Hormonersatztherapie. Der Wirkmechanismus von DDAVP entspricht dem natürlichen Hormon ADH. Chemisch sind sich DDAVP und ADH sehr ähnlich.
Tipps zur DDAVP-Nutzung
Für den Gebrauch von DDAVP möchte ich abschließend auch noch einige Tipps geben. Auf der Packung für die Desmopressin-Lösung mit Rhinyle steht ausdrücklich, dass diese zwischen 2 und 8 Grad gelagert werden muss. Dies ist auch OK.
Ein Kühlakku ist für DDAVP-Spray und Rhinyle jedoch auf Reisen oder unterwegs keineswegs permanent nötig, es sei denn, man möchte die Flasche mit der Rhinyle unbedingt in der prallen Sonne im Auto liegen lassen. Das sollte man auf jeden Fall vermeiden! Durch die fehlende Alpha-Aminogruppe ist DDAVP bei üblicher Raumtemperatur sehr stabil und lange haltbar, vor allem in ganz leicht angesäuerter Lösung. Ein halber Tag bei Raumtemperatur macht der Substanz nichts aus. Selbst wenn im Verlauf eine kleine Menge DDAVP in der Rhinyle abgebaut werden sollte, so wäre der Inhalt der gesamten Flasche nicht gleich unbrauchbar. Man würde dies an einem teilweisen Wirkverlust (größere Urinmenge, kürzere Wirkung sowie eine helle Farbe des Urins) erkennen und würde dies durch eine etwas höhere Dosis ausgleichen, bis eine neue Flasche vorliegt.
Eine Grundregel ist, sich regelmäßig zu wiegen, ideal ist täglich morgens und abends. Es gibt elektronische Waagen, die das Gewicht sofort an das Smartphone senden. Ein kurzfristiger Gewichtsanstieg ist immer durch eine Wassereinlagerung bedingt. Zweite Grundregel ist, den Urin zu beachten. Man kann das spezielle Gewicht des Urins mit einer Spindel messen, einfacher ist es, auf die Farbe zu achten. Dritte Grundregel: Trinkmenge direkt nach DDAVP nicht zu hoch wählen, um eine Hyponatriämie zu vermeiden. Vierte Grundregel: Schwankt die Wirkdauer und ist man unsicher, ob man vielleicht überwässert ist, mit der nächsten Dosis von Desmopressin bis zur Ausscheidung eines hypotonen (hellen) Urins warten.
Eine Überdosierung von Minirin und eine Wasservergiftung ist wegen der Hyponatriämie und des Hirnödems schlimmer als eine leichte Dehydrierung (Austrocknung) von z. B. 2 % des Körpergewichtes. Im Zweifel also Minirin einmal pausieren und nur nach Durst trinken.
Jedes Medikament, welches an der Niere wirkt, – und das sind sehr viele – steht in Beziehung mit der Wirkung und Wirkdauer von DDAVP. Ebenso kann jedes kreislaufaktive Medikament die Wirkung von DDAVP etwas abwandeln. Schließlich können Schnupfen, Infekte und Magen-Darm-Erkrankungen den Wirkeintritt, die Wirkung und die Wirkdauer von DDAVP beeinflussen. Glücklicherweise sind diese Einflüsse relativ gering.
Noch ein Tipp zum Abschluss: Wenn man wenig DDAVP braucht, Minirin Rhinyle vom Apotheker mit physiologischer Kochsalzlösung verdünnen lassen, z. B. 1 plus 1, evtl. 1 plus 2, um besser dosieren zu können.
Sicher ist es im Alltag schwierig, immer die Ausscheidungsmenge und Urinfarbe im Auge zu behalten, besonders wenn man unterwegs ist. Ab und zu werden sicherlich, vor allem bei Einnahme der genannten Medikamente, Wechselwirkungen mit Minirin und dem Wasserhaushalt auftreten. Diese Herausforderungen kann man zwar nicht umgehen, aber man kann lernen, mit ihnen umzugehen.
Wenn man die komplexen Mechanismen verstanden hat und die Tipps berücksichtigt, wird man als Patient mit Diabetes insipidus centralis (mit erhaltenem Durstgefühl) meist gut zurechtkommen.
Prof. Dr. med. Johannes Hensen
Hannover Gründungsvorsitzender und Ehrenvorsitzender des Netzwerk Hypophysen- und Nebennierenerkrankungen e. V. www.drhensen.de
